血栓性疾病在临床上较为常见,对患者的健康和生活质量造成了严重影响。尽管血栓治疗能够实现血管再通,但许多患者仍会出现不同程度的后遗症,这一问题备受关注。深入研究血栓治疗后仍存在后遗症的原因,对于改善患者的预后、提高治疗效果具有重要的临床意义。
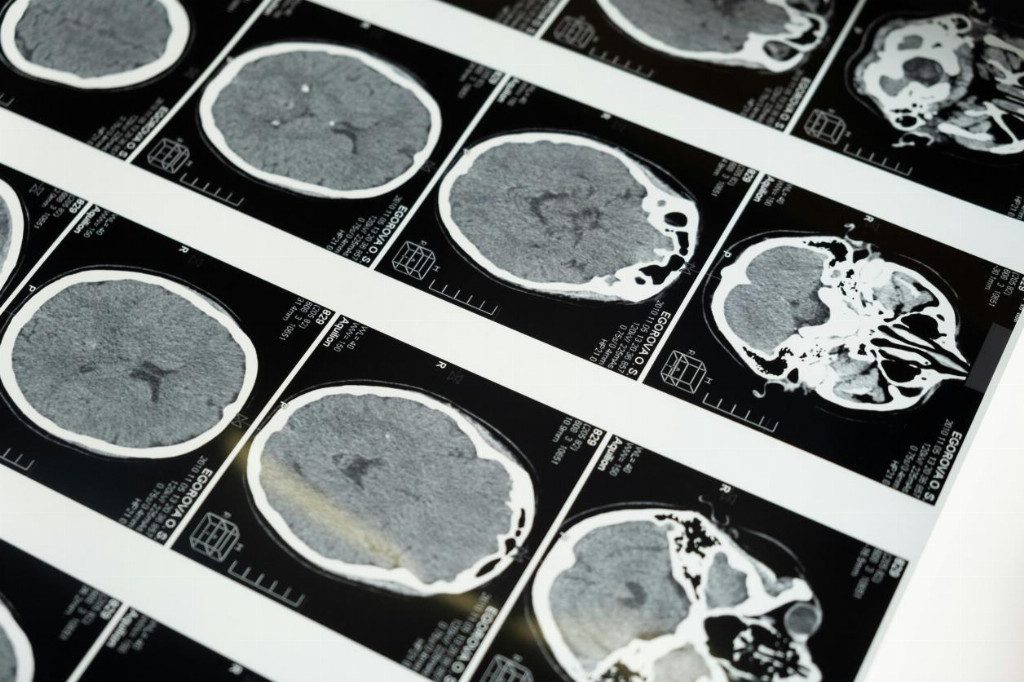
“通栓”后的后遗症主要有以下几种原因,首先是由于组织损伤的不可逆性。在脑血栓的病理过程中,即便血管实现了再通,已经坏死的脑细胞由于其不可再生的特性,无法恢复到正常状态。这就导致了永久性功能缺失,比如偏瘫、失语等症状。相关神经学研究表明,当运动中枢受到损伤时,会直接影响肢体的运动功能,导致肢体瘫痪;而语言区受损则会引发失语症状。另外,下肢静脉血栓形成时,很可能会导致静脉瓣膜损伤。即使血栓被溶解,由于静脉瓣膜的功能已经遭到破坏,血液回流障碍依然存在,进而引发肿胀、皮肤溃疡等后遗症。其次治疗时机与方式也会影响后遗症的发生。对于脑梗患者而言,溶栓治疗需要在发病后的4.5小时内进行。超过这一时间窗,溶栓效果会显著下降,同时出血风险也会明显增加。对于静脉血栓患者,如果延迟治疗,容易形成慢性静脉功能不全。大量临床病例统计结果显示,在规定时间窗内进行溶栓治疗的脑梗患者,其预后明显优于超时治疗的患者;而延迟治疗的静脉血栓患者,发生慢性静脉功能不全的概率更高。介入溶栓治疗相较于药物保守治疗更为彻底。若采用药物保守治疗,可能会有残留血栓存在,这些残留血栓可能导致疾病复发或引发后遗症。相关临床对比研究表明,介入溶栓治疗后患者的后遗症发生率明显低于药物保守治疗,所以在药物治疗前要视患者情况优先进行溶栓治疗。

第三点应该注意血栓位置与范围。血栓发生的位置对后遗症的表现有着重要影响。例如,脑干血栓可能会引发吞咽困难,基底节区血栓会导致偏瘫,小脑血栓则会引发平衡障碍。神经影像学研究和临床病例分析均证实了这些关键功能区血栓与特定后遗症之间的关联。要警惕多部位或大面积血栓,当出现多部位或大面积血栓时,即使血栓实现了再通,仍可能遗留认知障碍、情绪异常等复合后遗症。除了上述说到的三点因素外,还有其他因素,如溶栓副作用风险、患者个体差异。溶栓治疗虽然能够溶解血栓,但也存在一定的副作用风险,可能会引发出血、血管再损伤等并发症,这些并发症会对患者的恢复效果产生不利影响。患者的个体差异也是影响后遗症发生和严重程度的重要因素。高龄、糖尿病、高血压等基础疾病患者的身体恢复能力较弱,后遗症往往更为显著。
综上所述,为了防控后遗症,需要采取综合措施,多管齐下:需要做到尽早进行规范治疗、坚持康复训练、长期控制基础疾病、定期随访评估等方面。在发病后尽早进行规范治疗,是防控后遗症的关键。对于脑梗患者,应争取在“黄金时间窗”内进行溶栓治疗。对于静脉血栓患者,也应尽早开始抗凝治疗;在恢复期坚持康复训练,如针灸、运动疗法、物理治疗等,能够帮助患者最大限度地恢复受损的功能。康复训练是一个长期的过程,需要患者和家属的耐心和坚持;长期控制基础疾病,如高血压、糖尿病、高血脂等,是预防疾病复发和减轻后遗症的重要措施。患者应定期进行体检,按时服药,保持健康的生活方式;定期进行随访评估,及时了解患者的恢复情况,调整治疗方案,是防控后遗症的重要保障。
“通栓”只是治疗的第一步,而非终点。中风后遗症的防控是一个长期而艰巨的任务,需要医患双方的共同努力。通过深入了解后遗症的成因,采取综合的防控措施,我们能够帮助患者最大限度地恢复功能,提高生活质量,让他们重新拥抱美好的生活。